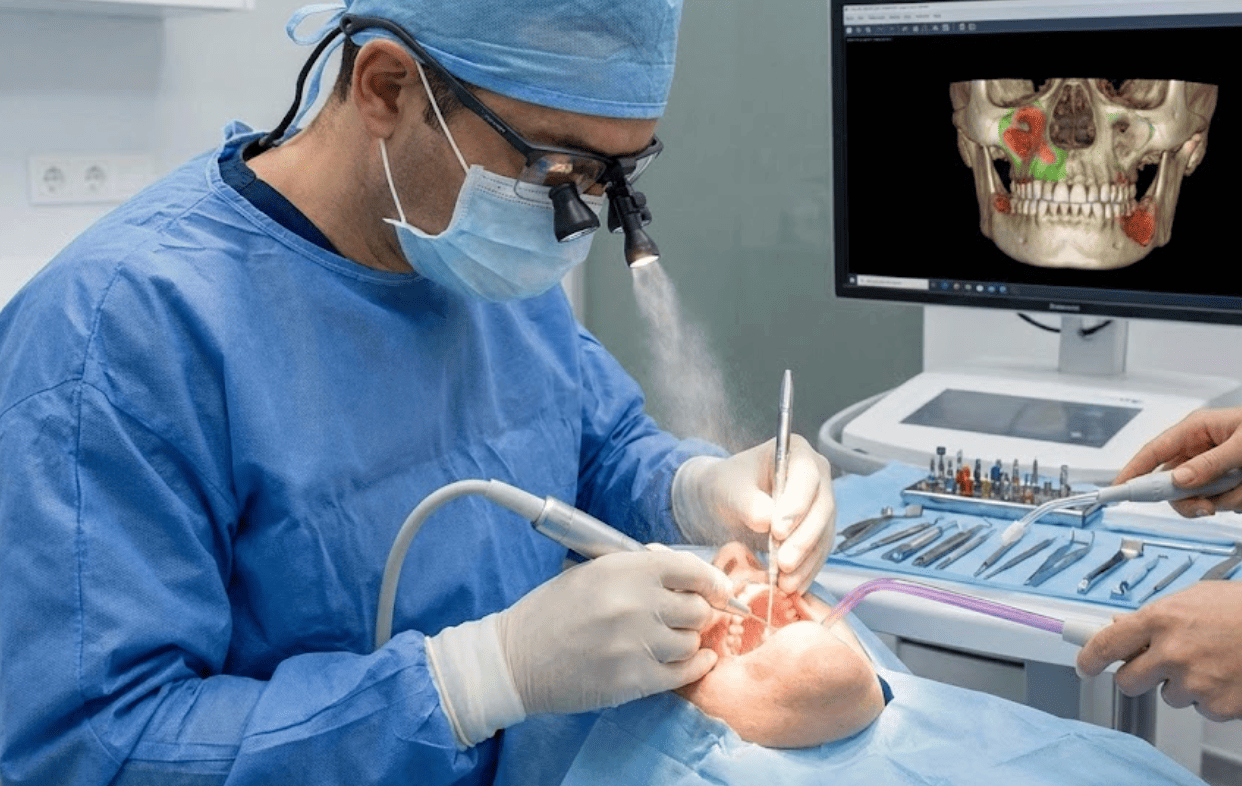
El abordaje de las patologías óseas en la cavidad oral ha experimentado una transformación profunda en los últimos años, exigiendo una aparatología dental de alta precisión para resolver los desafíos técnicos más complejos de tu práctica profesional.
La aparición de cuadros clínicos donde la capacidad de autorreparación del hueso se ve drásticamente anulada te obliga a cambiar el paradigma en la planificación de cualquier tratamiento quirúrgico o rehabilitador.
Entender a fondo la osteonecrosis maxilar no es solo una necesidad académica; es una exigencia clínica de primer orden para que garantices la seguridad de tus pacientes y el éxito de tu práctica diaria.
Evolución de la patología en la práctica odontológica contemporánea
Tradicionalmente vinculada a la radioterapia, la necrosis ósea es hoy una patología frecuente en consulta debido al uso de fármacos que alteran el metabolismo del hueso. La osteonecrosis de los maxilares por medicamentos presenta una biología única que requiere anamnesis exhaustivas y protocolos diferenciados.
Su tratamiento exige el uso de instrumental quirúrgico de alta precisión y extrema delicadeza para no comprometer aún más el flujo sanguíneo de la zona afectada.
Tu papel en la detección precoz y la gestión de expectativas
Tu responsabilidad como facultativo comienza mucho antes de que se produzca la exposición ósea. Identificar señales sutiles en las pruebas de imagen y comprender con rigor qué es la osteonecrosis en sus fases no expuestas te permitirá anticipar complicaciones antes de que se vuelvan irreversibles.
- Vigilancia proactiva: actúa como el primer filtro evaluando el estado periodontal y la estabilidad de las prótesis antes de que tu paciente inicie terapias con bisfosfonatos o antiangiogénicos.
- Consentimiento y comunicación: explica el riesgo real con rigor científico y cercanía, especialmente ante extracciones dentales o cirugías de implantes en pacientes con perfiles de riesgo.
- Coordinación médica: la gestión de esta patología no termina en tu sillón dental; requiere que colabores estrechamente con oncólogos y reumatólogos para ajustar los tiempos de tratamiento y las ventanas terapéuticas.
Desafíos técnicos en el manejo del hueso desvitalizado
Trabajar sobre un lecho con la irrigación comprometida supone un reto para las técnicas quirúrgicas que empleas habitualmente.
El uso de un instrumental rotatorio dental tradicional, que genera calor por fricción, puede resultar contraproducente en zonas con osteonecrosis maxilar si no se emplea una refrigeración extrema. Por ello, es lógico que tu práctica se incline cada vez más hacia tecnologías de corte frío o ultrasonido.
Fisiopatología aplicada: que es la osteonecrosis desde la biología celular
La clave del éxito quirúrgico reside en comprender la biología de la patología. La osteonecrosis maxilar surge cuando se quiebra la homeostasis del hueso, impidiendo que su capacidad de reparación natural compense el daño.
A diferencia de otros huesos, los maxilares tienen un remodelado muy intenso por la actividad masticatoria; cuando este equilibrio se rompe debido a la falta de flujo sanguíneo y a la alteración celular, el tejido pierde su dinamismo vital y muere.
Interrupción de la unidad de remodelado óseo y bruma
Tu hueso se mantiene saludable gracias a las unidades multicelulares básicas de remodelado, conocidas como bmura. En un escenario fisiológico normal, los osteoclastos reabsorben el tejido mineralizado envejecido para que los osteoblastos depositen una matriz nueva y resistente.
Sin embargo, en pacientes que desarrollan osteonecrosis de los maxilares, especialmente bajo tratamiento con bisfosfonatos, esta unidad se detiene de forma abrupta.
Al inhibirse severamente la función osteoclástica, el hueso viejo se acumula sin renovarse, pierde sus propiedades mecánicas y se vuelve incapaz de repararse ante microfracturas o traumatismos quirúrgicos, convirtiéndose en un tejido inerte y propenso a la infección.
Mecanismos de isquemia y apoptosis de osteocitos
La viabilidad del hueso depende de una red capilar intrincada que nutre a los osteocitos alojados en sus lagunas. La patogenia de la osteonecrosis maxilar está íntimamente ligada a la isquemia. Ciertos fármacos antiangiogénicos bloquean la formación de nuevos vasos sanguíneos, lo que deja al hueso alveolar en un estado de vulnerabilidad extrema ante cualquier agresión.
- Isquemia tisular: la reducción del flujo vascular impide que lleguen los nutrientes y las células de defensa necesarios, facilitando el inicio de la necrosis aséptica.
- Muerte celular programada: los osteocitos, sensores principales de la salud ósea, entran en apoptosis. Sin estas células funcionales, el hueso pierde por completo su capacidad de respuesta biológica.
- Hipoxia local: la falta de oxígeno altera el ph del medio, lo que dificulta la cicatrización de los tejidos blandos y acaba favoreciendo la exposición ósea que tanto nos preocupa en consulta.
Diferencias histológicas según el origen de la lesión
Aunque el resultado final de la osteonecrosis de los maxilares sea siempre la exposición de hueso desvitalizado, el proceso histológico varía según el agente que lo causa. Esta distinción te resultará vital para decidir el abordaje más adecuado en tu clínica:
- Osteorradionecrosis: la radiación ionizante provoca una hipovascularización e hipocelularidad permanente, dañando de forma irreversible el potencial de curación del hueso.
- Necrosis inducida por fármacos (mronj): en este caso, el problema principal no es necesariamente una falta inicial de vasos, sino una supresión tan excesiva del recambio óseo que termina por colapsar la estructura vascular secundaria.
El papel de la infección y la carga bacteriana
Tu boca es un entorno único donde el hueso necrótico convive en contacto directo con una microbiota compleja. La presencia de bacterias, especialmente del género actinomyces, suele acompañar a la osteonecrosis maxilar, transformando lo que empezó como un proceso metabólico en un cuadro infeccioso crónico.
Esta contaminación dificulta la reepitelización y perpetúa la inflamación, convirtiendo la descontaminación del lecho óseo en un paso ineludible.
Diagnóstico diferencial y clasificación de la osteonecrosis de los maxilares
El éxito en el manejo de esta patología depende de una identificación precisa que te permita distinguir el tejido necrótico de otras entidades clínicas con síntomas muy similares. En tu práctica diaria, descartar el origen endodóntico mediante pruebas de vitalidad y un localizador de ápices es vital para no confundir patologías periapicales con el inicio de una necrosis ósea, evitando así retrasar el tratamiento adecuado.
El diagnóstico de la osteonecrosis maxilar no es un proceso puramente visual; es el resultado de cruzar los hallazgos que observas en el sillón con la historia farmacológica detallada de tu paciente y el respaldo de las pruebas de imagen.
Establecer un marco de trabajo basado en estadios clínicos te permitirá diseñar una hoja de ruta predecible y comunicar con total transparencia el pronóstico a quien confía en tu criterio.
Protocolos de exploración clínica: cómo identificar fístulas y secuestros
Tu exploración física debe realizarse con un rigor metodológico extremo. Aunque el signo cardinal es la exposición de hueso desvitalizado que persiste durante más de ocho semanas, existen señales de alarma que suelen preceder o acompañar a esta situación.
- Inspección de los tejidos blandos: busca con detenimiento la presencia de fístulas intraorales o extraorales que puedan estar drenando material purulento. La inflamación de la mucosa y el eritema localizado son indicadores claros de que existe una infección secundaria activa.
- Palpación del lecho óseo: notar bordes óseos afilados o percibir la movilidad de fragmentos, los conocidos secuestros óseos, te confirmará la pérdida de continuidad y vitalidad del tejido.
- Sintomatología neurológica: en la arcada inferior, la compresión del nervio alveolar debido a la inflamación o a la propia osteonecrosis de los maxilares puede manifestarse como una parestesia del labio inferior. Este indicio, conocido como signo de Vincent, es un aviso de progresión avanzada que no debes pasar por alto.
Interpretación de pruebas de imagen: del detalle panorámico a la visión 3D
La radiología es la ventana que te permite evaluar la extensión real de la lesión más allá de lo que la mucosa te permite ver. Aunque tu diagnóstico sea inicialmente clínico, la imagen es la que dictará la técnica quirúrgica que deberás emplear.
- Ortopantomografía: resulta muy útil para una evaluación general. Te permite observar áreas de esclerosis ósea, el ensanchamiento del ligamento periodontal o radiotransparencias mal definidas que sugieren una pérdida de mineralización.
- Tomografía computarizada de haz cónico (CBCT): ofrece una visión tridimensional indispensable para localizar secuestros ocultos y evaluar la integridad de las corticales. Es tu herramienta de elección para planificar la cirugía, ya que te permite medir con exactitud la distancia a estructuras anatómicas críticas.
- Resonancia magnética: aunque la solicites con menos frecuencia, tiene un gran valor cuando sospechas una afectación importante de los tejidos blandos o quieres evaluar la actividad de la médula ósea en fases muy tempranas, especialmente cuando todavía no tienes la certeza de que qué es la osteonecrosis lo que se está manifestando.
Clasificación AAOMS y su impacto en tu plan de tratamiento
La Asociación Americana de Cirujanos Maxilofaciales establece una clasificación por estadios que hoy es el estándar de oro internacional. Esta categorización te ayudará a decidir entre un manejo conservador o una intervención quirúrgica más ambiciosa.
- Estadio cero: el paciente refiere dolor o movilidad dental y ves cambios radiográficos, pero no hay evidencia clínica de hueso expuesto. Es el estadio más difícil de diagnosticar y te exigirá una vigilancia muy estrecha.
- Estadio uno: observas hueso necrótico expuesto o fístulas, pero no detectas signos de infección ni el paciente siente dolor. En este punto, tu manejo suele ser preventivo y orientado a la desinfección.
- Estadio dos: la exposición ósea viene acompañada de dolor y signos de infección, como eritema y exudado. Aquí la osteonecrosis maxilar ya requiere que prescribas antibioterapia y realices desbridamientos superficiales.
- Estadio tres: la lesión se extiende más allá del hueso alveolar, pudiendo provocar fracturas o comunicaciones oronasales. Este nivel de gravedad te exigirá una intervención quirúrgica mayor.
Diagnóstico diferencial frente a otras lesiones óseas
Para que tu plan de tratamiento sea infalible, es imperativo que descartes otras patologías que podrían mimetizar la osteonecrosis de los maxilares. La osteomielitis crónica suele presentar una reacción perióstica más evidente, mientras que las metástasis óseas muestran patrones de destrucción mucho más agresivos.
Protocolo prequirúrgico y preparación del campo
La preparación previa es el pilar fundamental para el éxito en tejidos con compromiso vascular. Antes de intervenir una osteonecrosis maxilar, es imperativo establecer un entorno biológico que minimice la carga bacteriana y estabilice los factores que condicionan la curación.
Un protocolo preoperatorio riguroso permite transformar un lecho óseo hostil en un campo apto para la reparación celular, reduciendo drásticamente las complicaciones y el riesgo de recidiva.
Manejo farmacológico previo: el control de la microbiota
El control de los microorganismos orales resulta determinante, ya que el hueso desvitalizado carece de la barrera inmunológica necesaria para defenderse por sí mismo. La presencia de biopelículas bacterianas en las irregularidades del hueso necrótico obliga a un abordaje preventivo muy cuidadoso.
- Antibioterapia de amplio espectro: lo ideal es que inicies una pauta antibiótica al menos 48 o 72 horas antes de la cirugía. La combinación de amoxicilina con ácido clavulánico suele ser tu primera elección, aunque en casos de osteonecrosis de los maxilares con sospecha de colonización por Actinomyces, podrías considerar ciclos más prolongados de penicilina o clindamicina.
- Terapia con antisépticos locales: el uso de enjuagues de clorhexidina al 0,2 % tres veces al día durante la semana previa te ayudará a reducir la carga bacteriana de la mucosa de forma significativa, facilitando un campo mucho más limpio durante tu primera incisión.
Evaluación del riesgo y coordinación con otros especialistas
Dado que gran parte de los casos de esta patología están vinculados a la administración de fármacos moduladores del hueso, tu comunicación con otros médicos es ineludible. No debes intervenir una osteonecrosis maxilar de forma aislada sin considerar el historial médico general de quien tienes sentado en el sillón.
- Interconsulta con especialistas: contacta con el oncólogo o reumatólogo para valorar la posibilidad de una interrupción temporal del tratamiento, el conocido como «holiday drug». Aunque este concepto genera debate, en ciertos escenarios puede favorecer la actividad de los osteoclastos y mejorar sensiblemente tu pronóstico quirúrgico.
- Control de factores sistémicos: la estabilización de la glucosa en pacientes diabéticos y el cese del hábito tabáquico son requisitos que debes exigir. El tabaco, por su potente efecto vasoconstrictor, es el enemigo directo de la recuperación en cualquier cuadro de osteonecrosis de los maxilares.
Preparación del campo operatorio y desinfección profunda
La asepsia en el momento del acto quirúrgico debe ser absoluta para evitar complicaciones innecesarias. El instrumental que utilices para la desinfección preparará la mucosa para que puedas penetrar en los tejidos sin arrastrar contaminantes al interior del lecho óseo.
- Asepsia de la mucosa: emplea gasas estériles impregnadas en clorhexidina al 2 % para realizar una fricción vigorosa de la zona quirúrgica. Esto te asegura una desinfección profunda del epitelio antes de comenzar.
- Aislamiento y visibilidad: la colocación de paños estériles y la protección de los labios del paciente con lubricantes hidrosolubles evitarán la contaminación cruzada y te permitirán trabajar con una visibilidad clara durante todo el procedimiento.
La relevancia de tu planificación volumétrica
Antes de entrar en el bloque quirúrgico, debes haber realizado un estudio pormenorizado de las pruebas de imagen para entender con exactitud qué es la osteonecrosis en ese caso particular.
Necesitas saber si te enfrentas a un secuestro localizado o a una afectación de la cortical mucho más difusa, algo que puedes definir con precisión mediante el uso de escáneres intraorales y pruebas de imagen 3D.
Procedimiento quirúrgico paso a paso en la osteonecrosis maxilar
La ejecución técnica en el tratamiento de esta patología demanda una precisión extrema y un respeto escrupuloso por la biología de los tejidos. Tu objetivo en la cirugía no es únicamente la remoción del tejido desvitalizado, sino la creación de un lecho sangrante y vital que permita la posterior reepitelización de la mucosa.
Cada fase de la intervención sobre una osteonecrosis maxilar debe ejecutarse con suavidad, evitando cualquier trauma térmico o mecánico adicional que pudiera comprometer la ya precaria microcirculación de la zona.
La elección del instrumental adecuado para cada paso se convierte en el factor determinante entre el éxito clínico y la recidiva del proceso necrótico.
Incisión y diseño del colgajo para preservar la vascularización
El diseño de tu acceso debe garantizar un aporte sanguíneo óptimo a los tejidos blandos que posteriormente cubrirán el defecto óseo.
- Incisión a espesor total: te recomiendo realizar incisiones amplias que sobrepasen los márgenes de la lesión, permitiendo un cierre posterior sobre hueso sano y bien irrigado.
- Uso de microbisturíes: el empleo de hojas de bisturí de tamaño reducido te permite realizar cortes más limpios y menos traumáticos, preservando mejor los delicados vasos supraperiósticos.
- Diseño sin tensión: es imperativo que planifiques colgajos de descarga que eviten la tensión en el momento del cierre, pues este es un factor crítico para prevenir dehiscencias en pacientes con osteonecrosis de los maxilares.
Exposición del lecho y abordaje de la zona afectada
Una vez realizada la incisión, la elevación del colgajo debe ser sumamente cuidadosa para no dañar el periostio remanente, que es la fuente principal de nutrición externa del hueso.
- Elevación atraumática: el uso de periostotomos de bordes finos te permite separar el tejido blando sin desgarrar las fibras, manteniendo la integridad de la mucosa en todo momento.
- Manejo de separadores: utiliza instrumentos como los separadores de Minnesota o Farabeuf para mantener una visibilidad clara del campo. Recuerda que la presión ejercida debe ser intermitente para no comprometer el flujo sanguíneo de los bordes del colgajo durante el tiempo operatorio.
Ostectomía y eliminación del secuestro mediante tecnología piezoeléctrica
Este es el núcleo de la intervención y donde la tecnología actual marcará la diferencia en tus resultados. Al abordar la osteonecrosis maxilar, debes retirar el hueso necrótico hasta alcanzar tejido con sangrado activo.
- Corte ultrasónico: el uso de motores piezoeléctricos es preferible frente a los rotatorios convencionales. Su acción de corte selectivo sobre tejidos duros minimiza el riesgo de que dañes nervios y vasos sanguíneos, evitando además el sobrecalentamiento óseo que podría generar nuevas áreas de necrosis.
- Identificación del límite vital: continúa la remoción ósea hasta que observes un punteado hemorrágico constante, señal inequívoca de que has alcanzado hueso con capacidad real de regeneración.
Legrado, regularización y desbridamiento de tejidos blandos
Tras la eliminación de los grandes secuestros, es necesario que acondiciones el lecho para facilitar la adaptación de la mucosa y elimines cualquier foco residual que explique qué es la osteonecrosis recurrente en algunos casos mal gestionados.
- Uso de curetas Lucas: te permiten realizar un legrado minucioso de las cavidades óseas, eliminando el tejido de granulación contaminado y los restos necróticos de pequeño tamaño.
- Regularización con limas de hueso: suaviza todas las aristas y espículas óseas con paciencia. Un borde afilado es la causa principal de la perforación de la mucosa y de la posterior exposición ósea en la osteonecrosis de los maxilares.
- Eliminación de tejido inflamatorio: con tijeras de disección tipo Iris o Metzenbaum, procede a retirar el tejido blando hiperplásico o necrótico que bordea la lesión original.
Preparación para el cierre y acondicionamiento biológico
Antes de proceder a la sutura, el lecho debe estar perfectamente descontaminado y listo para sanar. En antonsl.es siempre recordamos que tu éxito a largo plazo depende de la meticulosidad que pongas en esta fase de limpieza final.
- Irrigación profusa: lava el lecho con suero fisiológico o soluciones antisépticas templadas para eliminar los detritos y evaluar el sangrado real del hueso.
- Acondicionamiento del colgajo: en ocasiones, necesitarás realizar incisiones periósticas liberadoras para permitir un avance del colgajo que garantice un cierre por primera intención, sin tensión alguna sobre el lecho operado de osteonecrosis maxilar.
Instrumental dental especializado y tecnologías de apoyo
La evolución en el tratamiento de la patología ósea ha caminado siempre de la mano del desarrollo de herramientas que permiten una intervención mucho más respetuosa con la biología del paciente.
Al enfrentarte a una osteonecrosis maxilar, la instrumentación tradicional puede resultarte insuficiente o incluso contraproducente debido a la generación excesiva de calor y al trauma mecánico que conlleva.
Este cambio hacia una cirugía mínimamente invasiva y biológicamente dirigida requiere que incorpores dispositivos que maximicen tu precisión y preserven la escasa vascularización del área afectada.
Entender cómo cada pieza del instrumental dental influye en la respuesta del tejido será tu llave para transformar un pronóstico reservado en un éxito clínico duradero.
Cirugía piezoeléctrica: la vanguardia del corte óseo
La introducción de los sistemas ultrasónicos ha supuesto un hito en el manejo de la osteonecrosis de los maxilares. A diferencia de los motores rotatorios, que dependen de la fricción y pueden causar necrosis térmica si tu irrigación no es perfecta, la piezoelectricidad te ofrece un corte selectivo y frío que marca la diferencia en el postoperatorio.
- Corte micrométrico y selectivo: estos dispositivos actúan exclusivamente sobre el tejido mineralizado, lo que reduce drásticamente el riesgo de que lesiones estructuras blandas adyacentes, como el nervio alveolar inferior o los vasos sanguíneos.
- Efecto de cavitación: la vibración ultrasónica, en combinación con una irrigación constante, genera un efecto que mantiene tu campo quirúrgico libre de sangre, mejorando tu visibilidad y favoreciendo la limpieza de los restos necróticos más rebeldes.
- Preservación de la vitalidad celular: diversos estudios histológicos demuestran que el corte piezoeléctrico mantiene una mayor viabilidad de los osteocitos en los márgenes de la herida, un factor crítico si recordamos que qué es la osteonecrosis sino, esencialmente, una falta de vitalidad celular.
El láser quirúrgico en el desbridamiento y la bioestimulación
El uso de sistemas láser, especialmente los de Er,Cr:YSGG o Er:YAG, se ha consolidado como un coadyuvante de gran valor en tu protocolo quirúrgico para la osteonecrosis maxilar. Su capacidad para interactuar con el tejido sin contacto físico directo te ofrece ventajas únicas en lechos con compromiso vascular.
- Descontaminación profunda del lecho: el láser posee un efecto bactericida y virucida que te ayuda a eliminar los biofilms bacterianos alojados en las trabéculas del hueso necrótico, permitiéndote reducir la carga microbiana sin necesidad de una remoción ósea masiva.
- Fotobiomodulación: utilizar láser de baja potencia tras la intervención estimula el metabolismo celular y la angiogénesis, lo que acelera la formación de nuevos vasos sanguíneos en la periferia de la lesión operada de osteonecrosis de los maxilares.
Kits de microcirugía y manejo delicado de tejidos blandos
La predictibilidad de tu cierre primario depende, en gran medida, de la delicadeza con la que manejes la mucosa. El instrumental dental de microcirugía te permite un tratamiento de los tejidos que la instrumentación estándar simplemente no puede igualar.
- Pinzas Adson atraumáticas: te permiten sujetar el colgajo sin causar áreas de isquemia por presión, algo vital para que el borde del tejido conserve todo su potencial de cicatrización.
- Portaagujas de alta precisión: facilitan que uses suturas de calibres muy finos, de entre 5-0 y 6-0, lo que minimiza el trauma al pasar la aguja y te permite lograr un sellado hermético de la herida.
- Curetas de precisión: el uso de curetas de menor tamaño te permitirá acceder a esos recesos óseos más profundos para eliminar focos infecciosos mínimos que, de otro modo, podrían causar una recidiva de la osteonecrosis maxilar.
La importancia de la calidad en tu suministro técnico
La fiabilidad de tu instrumental no solo influye en tu comodidad como cirujano, sino que afecta directamente al tiempo quirúrgico.
Contar con un catálogo de instrumental dental que responda a las exigencias de la cirugía maxilar moderna es la mejor garantía para que tu clínica ofrezca soluciones avanzadas a esos pacientes que sufren de osteonecrosis de los maxilares.
Técnicas de regeneración y cierre del defecto
La etapa final de la cirugía es determinante para la estabilidad del tratamiento. Al tratar una zona con baja capacidad de regeneración e hipovascularización, el éxito no depende solo de cubrir el hueso expuesto, sino de transformar ese entorno isquémico en uno biológicamente receptivo.
Para evitar recurrencias, es esencial aplicar técnicas de ingeniería tisular y un manejo delicado de los tejidos blandos que favorezcan la angiogénesis y la recuperación celular de la osteonecrosis maxilar.
Aplicación de plasma rico en factores de crecimiento y membranas de fibrina
El uso de hemoderivados autólogos ha revolucionado tu forma de abordar la osteonecrosis de los maxilares, ofreciéndote una fuente concentrada de señales biológicas que el hueso enfermo, por sí solo, no es capaz de generar.
- Estimulación de la angiogénesis: la liberación de factores de crecimiento derivados de las plaquetas promueve la formación de nuevos vasos sanguíneos, combatiendo directamente la isquemia que define a esta patología.
- Uso de membranas de PRF: estas mallas de fibrina actúan como un andamiaje biológico y una barrera protectora excelente. Al colocarlas sobre el hueso que acabas de operar, facilitas la adhesión de los fibroblastos y proteges el coágulo frente a la colonización bacteriana de la boca.
- Acondicionamiento del lecho: infiltrar estos factores en los márgenes de la lesión ayuda a «despertar» las células residentes, mejorando la respuesta metabólica en la zona donde antes se manifestaba la osteonecrosis maxilar.
Materiales de relleno óseo y su viabilidad en lechos isquémicos
La decisión de utilizar injertos en un paciente con necrosis ósea debe ser tomada con mucha cautela. Dado que has comprendido que qué es la osteonecrosis sino un fallo en el recambio metabólico, introducir materiales ajenos puede, en ocasiones, actuar como un foco de infección si no existe un aporte sanguíneo que lo sustente.
- Injertos autólogos: se consideran la opción más segura por su potencial para formar hueso nuevo, aunque su uso suele limitarse a áreas donde la vitalidad circundante esté plenamente garantizada.
- Sustitutos óseos sintéticos o xenoinjertos: si optas por ellos, busca materiales altamente porosos que permitan la revascularización. No obstante, en estadios avanzados de la osteonecrosis de los maxilares, muchos protocolos sugieren evitar el relleno óseo masivo, priorizando en su lugar la regularización del hueso y un cierre por planos muy cuidadoso.
Suturas atraumáticas y técnicas de cierre sin tensión
Lograr un cierre primario es tu objetivo de oro en la cirugía de la osteonecrosis maxilar. La mucosa oral en estos pacientes suele ser delgada y frágil, lo que te exigirá una técnica de sutura impecable para evitar complicaciones.
- Diseño del colgajo y avance mucoso: el uso de incisiones periósticas liberadoras te permite deslizar el tejido sobre el defecto sin que exista resistencia elástica. Recuerda que la tensión es la causa principal de la isquemia en los bordes de la herida y de la posterior aparición de dehiscencias.
- Selección de la sutura: te recomiendo emplear monofilamentos sintéticos de calibre fino, como un 5-0 o 6-0. A diferencia de las trenzadas, estas suturas reducen el «efecto mecha» de las bacterias, disminuyendo el riesgo de que la línea de cierre se infecte.
- Técnicas de sutura por planos: realizar un cierre que incluya el plano perióstico y el mucoso de forma independiente proporciona un sellado hermético y una estabilidad mucho mayor al coágulo subyacente.
Tu soporte técnico en la fase de reconstrucción
La calidad de las membranas y la precisión de tus instrumentos de sutura impactan directamente en el tiempo que tu paciente tardará en cicatrizar.
La regeneración exitosa de la osteonecrosis de los maxilares requiere, además de tu destreza quirúrgica, materiales que te garanticen la máxima biocompatibilidad y el aislamiento del lecho durante esas primeras semanas críticas tras la operación.
Manejo postoperatorio y seguimiento a largo plazo
El éxito de la intervención quirúrgica no termina al finalizar el acto operatorio; la estabilidad real frente a la osteonecrosis maxilar depende de una vigilancia rigurosa durante las semanas posteriores. Debido a la naturaleza isquémica del tejido óseo, los tiempos de curación son más lentos de lo habitual, lo que exige un seguimiento minucioso y una comunicación constante con el paciente.
Esta supervisión es la única forma de prevenir infecciones secundarias, detectar dehiscencias a tiempo y garantizar que la revascularización del lecho sea definitiva y exitosa.
Control farmacológico y pautas antimicrobianas
Tras eliminar el tejido desvitalizado, tu objetivo prioritario es mantener un entorno lo más estéril posible para que los tejidos blandos sellen el defecto de forma definitiva.
- Antibioterapia de mantenimiento: en casos de osteonecrosis de los maxilares, es habitual que mantengas la pauta antibiótica entre siete y catorce días tras la intervención. Ajustar la medicación según los resultados del cultivo microbiológico previo te asegurará que el espectro cubra cualquier microorganismo oportunista.
- Gestión de la inflamación y el dolor: prescribe analgésicos y antiinflamatorios para garantizar el confort del paciente, pero vigila de cerca que la inflamación no comprometa la microcirculación en los bordes de tus colgajos.
- Antisépticos de uso tópico: recomienda el uso de colutorios de clorhexidina al 0,12 % o geles bioadhesivos sobre la línea de sutura. Esto ayudará a controlar el biofilm sin necesidad de que el paciente realice un cepillado mecánico directo sobre la herida durante los primeros días.
Cronograma de revisiones para monitorizar la reepitelización
Tu vigilancia debe ser especialmente estrecha durante el primer mes, pues es el periodo crítico donde se decide la viabilidad del cierre primario.
- Primera semana: centra tu atención en detectar signos de infección aguda o dehiscencias tempranas. La integridad de la sutura será el indicador principal de que vas por buen camino.
- Retirada de suturas: suele ser prudente posponerla hasta los catorce o veintiún días. Al tratar la osteonecrosis maxilar, es preferible otorgar un tiempo extra para que el tejido conectivo gane resistencia antes de retirar el soporte de los hilos.
- Seguimiento al mes y a los tres meses: evalúa la consistencia de la mucosa sobre el lecho operado. Una superficie firme, rosada y libre de fístulas te indicará que el proceso de curación avanza correctamente hacia el interior del hueso.
Prevención de recidivas en la osteonecrosis de los maxilares
Entender qué es la osteonecrosis implica reconocer que se trata de una condición sistémica con manifestaciones locales muy específicas. Por ello, el paciente operado debe seguir siendo considerado como un paciente de riesgo para el resto de sus piezas dentales.
- Educación en higiene oral: instruye a tu paciente para que extreme la limpieza de toda la boca, evitando nuevas infecciones que podrían actuar como desencadenantes de otros focos necróticos.
- Mantenimiento periodontal: programa limpiezas profesionales frecuentes pero extremadamente delicadas, evitando traumas innecesarios sobre el periostio que puedan comprometer la salud ósea.
- Control de prótesis dentales: reajusta cualquier prótesis removible para evitar puntos de presión excesiva sobre la mucosa. Las rozaduras crónicas son, desgraciadamente, una puerta de entrada común para nuevas exposiciones óseas.
Evaluación radiográfica evolutiva
La curación clínica que observas en el sillón debe ir acompañada de una normalización en las imágenes, aunque los cambios en la densidad ósea son procesos mucho más lentos.
- Control a los seis meses: te recomiendo realizar una nueva prueba de imagen, idealmente un CBCT de baja dosis, para verificar el grado de osificación del lecho y descartar que existan nuevos secuestros ocultos.
- Estabilidad del recambio óseo: este seguimiento radiográfico te permitirá confirmar que el hueso remanente ha recuperado una estructura trabecular saludable, cerrando así con éxito el ciclo del tratamiento de la osteonecrosis maxilar.
El compromiso de Suministros Antón en el seguimiento de la osteonecrosis maxilar
El éxito de una intervención compleja no termina al realizar la última sutura. En Suministros Antón entendemos que la fase postoperatoria es el periodo crítico donde la tecnología y los materiales de alta calidad demuestran su verdadero valor clínico.
Para ti, como profesional que afronta un caso de osteonecrosis maxilar, disponer de un soporte técnico fiable durante el seguimiento es tan vital como haber contado con el mejor instrumental en el quirófano.
La estabilidad del tejido óseo y la correcta cicatrización de la mucosa dependen de una monitorización minuciosa, donde cada herramienta utilizada debe responder con precisión a las exigencias de un lecho que lucha por recuperar su vitalidad.
Calidad técnica para tu monitorización postoperatoria
Vigilar la evolución de la osteonecrosis de los maxilares requiere una instrumentación que te permita evaluar al paciente sin comprometer la integridad de la herida quirúrgica.
- Exploración de alta precisión: el uso de sondas periodontales de gama superior y espejos con tratamiento de rodio te asegura una visibilidad nítida de los márgenes del colgajo, permitiéndote identificar cualquier signo temprano de isquemia.
- Higiene profesional controlada: disponemos de sistemas de profilaxis y puntas de ultrasonidos diseñadas para trabajar con una delicadeza extrema, evitando traumas mecánicos que puedan desencadenar una recidiva.
- Protección de tejidos blandos: en nuestro catálogo encontrarás adhesivos tisulares y geles de clorhexidina con ácido hialurónico, ideales para proteger la mucosa durante sus semanas de mayor vulnerabilidad..
Un horizonte de seguridad para ti y tu paciente
Gestionar con eficacia la osteonecrosis de los maxilares es un proceso de largo recorrido que requiere paciencia y materiales de fiabilidad contrastada.
Trabajamos para que nunca te sientas solo ante estos casos, poniendo a tu disposición los mejores suministros dentales para garantizar que cada producto utilizado en el seguimiento contribuya a una recuperación predecible.
Al final, tu tranquilidad y la de tu paciente operado de osteonecrosis maxilar se fundamentan en la unión de tu excelente técnica quirúrgica con un soporte técnico que no deja nada al azar.