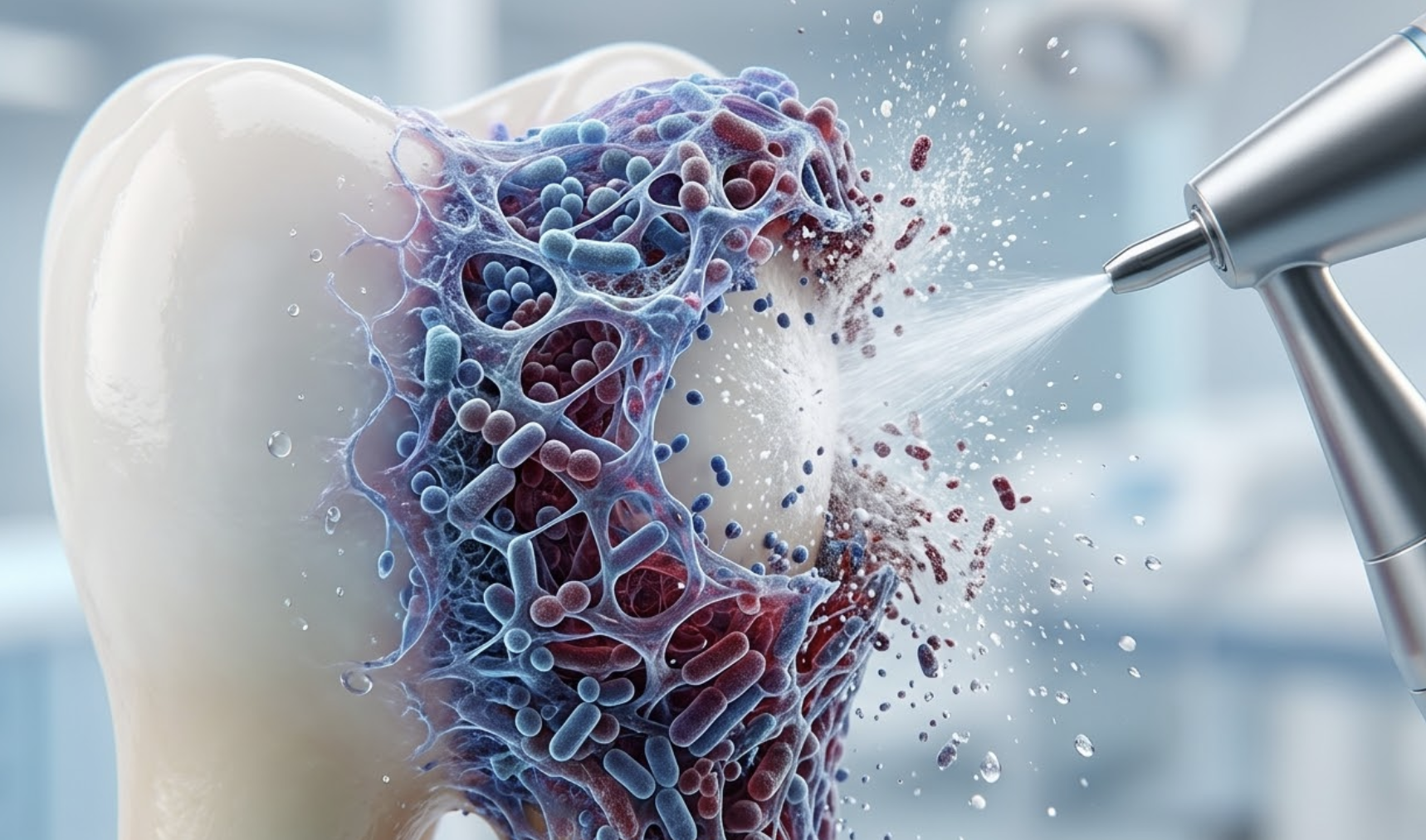
La cavidad oral alberga una de las comunidades biológicas más fascinantes del cuerpo humano, donde las superficies duras permiten que los microorganismos se organicen en estructuras de una especialización asombrosa.
Si trabajas en el día a día de la clínica, desde el manejo preciso de un micromotor odontológico hasta el diagnóstico avanzado, sabes bien que comprender qué es el biofilm dental implica mirar mucho más allá de la placa bacteriana convencional.
Definición clínica: biofilm dental frente a placa bacteriana
Aunque en la comunicación con el paciente solemos usar ambos términos como sinónimos, el concepto de biofilm dental posee una precisión científica que marca la diferencia en tu diagnóstico.
No hablamos de un agregado aleatorio de bacterias, sino de un tejido microbiano con una arquitectura funcional que otorga a los microorganismos unas capacidades de supervivencia que jamás tendrían de forma aislada.
- Naturaleza sésil: las bacterias abandonan su estado libre en la saliva para establecer vínculos físicos y metabólicos estables sobre el diente o el implante.
- Resistencia ambiental: la propia estructura actúa como un escudo frente a la desecación, las defensas del sistema inmunitario y los antisépticos que aplicamos en el gabinete.
- Heterogeneidad: dentro de una misma biopelícula conviven microambientes con distintos niveles de pH y oxígeno, lo que permite la coexistencia de especies con necesidades muy variadas.
Composición biológica y arquitectura de la matriz
La verdadera esencia de qué es el biofilm reside en su matriz de sustancias poliméricas extracelulares. Esta red, formada por polisacáridos, proteínas y ADN extracelular, supone cerca del 85% del volumen total de la estructura, dejando apenas un 15% para las propias células. Es, literalmente, la casa que las bacterias construyen para protegerse y prosperar.
Funciones principales de la matriz extracelular
Esta matriz proporciona el andamiaje necesario para resistir la masticación, pero si no aseguras un sellado marginal perfecto con una buena lámpara de polimerización, el biofilm encontrará el camino para comprometer la restauración.
Retiene el agua para evitar que la colonia sufra en momentos de sequedad bucal y funciona como un sistema de filtrado inteligente: atrapa nutrientes esenciales mientras frena la difusión de los agentes antimicrobianos.
Además, estos polímeros sirven como una despensa energética que los microorganismos consumen cuando los nutrientes externos escasean.
Evolución del concepto: de la placa inespecífica al microbioma simbiótico
La perspectiva sobre el biofilm dental ha evolucionado junto a la ciencia, superando viejas teorías que condicionaban tu práctica clínica.
Hemos pasado de combatir la cantidad de placa o buscar patógenos aislados a comprender la hipótesis de la placa ecológica: la enfermedad surge por una ruptura de la armonía, no por la mera presencia bacteriana.
Hoy entendemos que el biofilm que es protector puede volverse dañino si el entorno cambia. Por ello, tu meta ya no es la esterilidad absoluta, sino gestionar el ecosistema para recuperar su equilibrio natural.
Fisiopatología y formación del biofilm dental
La colonización bacteriana sobre el esmalte sigue una secuencia perfectamente orquestada que transforma una superficie limpia en un ecosistema complejo.
Analizar este mecanismo desde la clínica te permite comprender por qué fallan ciertas estrategias de higiene y cómo se consolida la patogenicidad.
Este desarrollo dinámico define qué es el biofilm dental: una estructura que nace de la interacción entre proteínas salivales y bacterias pioneras, evolucionando hasta formar una red de comunicación intercelular altamente organizada.
Formación de la película adquirida y adhesión inicial
Todo comienza apenas unos segundos después de que realices una profilaxis profesional en el gabinete. Los componentes de la saliva, principalmente glucoproteínas, fosfoproteínas y lípidos, se depositan sobre el esmalte para formar la película adquirida.
Esta capa acelular actúa como el primer nexo de unión, modificando la carga eléctrica de la superficie dental y ofreciendo receptores específicos para los primeros colonizadores que buscan un lugar donde asentarse.
- Adhesión reversible: las bacterias planctónicas se aproximan a la superficie mediante fuerzas fisicoquímicas débiles, un contacto inicial que aún podría revertirse.
- Adhesión irreversible: los colonizadores primarios, donde predominan especies como Streptococcus sanguinis y Actinomyces viscosus, utilizan sus fimbrias y adhesinas para anclarse definitivamente a los receptores de la película.
- Colonización secundaria: una vez establecido el primer estrato, se produce el fenómeno de coagregación, donde nuevas bacterias se unen a las que ya están instauradas, aumentando la diversidad y el grosor del biofilm dental.
Maduración y síntesis de la matriz extracelular
A medida que las bacterias se multiplican, empiezan a secretar polímeros que dan forma a la matriz de sustancias poliméricas extracelulares.
La matriz no solo mantiene unidas a las células, sino que crea canales de agua que funcionan como un sistema circulatorio rudimentario para transportar nutrientes y eliminar desechos metabólicos.
La protección que ofrece esta red es, precisamente, lo que dificulta que los agentes químicos que recetamos lleguen con eficacia al núcleo de la colonia.
Comunicación mediante quorum sensing
Uno de los aspectos más reveladores de la fisiopatología es la capacidad que tienen las bacterias para comunicarse entre sí.
El quorum sensing funciona como un sistema de señalización química que permite a los microorganismos detectar cuántos individuos hay a su alrededor.
Cuando la densidad bacteriana alcanza un umbral crítico, se activan genes específicos que regulan desde la producción de toxinas hasta la resistencia a los antibióticos.
Esta coordinación social define la verdadera esencia de qué es el biofilm, transformando a un grupo de individuos aislados en una unidad funcional con un comportamiento colectivo inteligente.
Dinámica del gradiente metabólico
Dentro de una estructura madura de biofilm dental, el ambiente dista mucho de ser uniforme.
Las bacterias situadas en la periferia tienen acceso directo al oxígeno y a los carbohidratos de la dieta, por lo que mantienen un metabolismo muy acelerado.
Por el contrario, las que habitan en las capas profundas se adaptan a la falta de oxígeno y a la escasez de nutrientes, entrando en estados de latencia que las vuelven extremadamente resistentes a los tratamientos convencionales que aplicamos en el día a día.
Desprendimiento y diseminación microbiana
El ciclo de vida se completa cuando porciones del biofilm se desprenden de forma activa o pasiva.
Para evitar que la infección progrese hacia el área periapical, el uso preciso del localizador de ápices asegura un tratamiento de conductos hermético, impidiendo que las bacterias alcancen el torrente sanguíneo.
Entender este proceso de dispersión te resultará vital para comprender la recurrencia de las enfermedades periodontales y la importancia de un control mecánico constante, capaz de desorganizar la estructura antes de que logre su máxima madurez.
El biofilm como factor etiológico primordial
La transición hacia la patología oral no suele deberse a invasores externos, sino a una alteración en el metabolismo de la comunidad microbiana residente.
Como profesional, sabes que el biofilm dental es el motor de las enfermedades más comunes: el equilibrio se rompe cuando el microambiente cambia, transformando una biopelícula saludable en un consorcio agresivo.
Comprender a fondo qué es el biofilm dental en este contexto patogénico te permite evolucionar desde un enfoque puramente restaurador hacia uno basado en la tecnología dental de vanguardia, el control biológico y la medicina de precisión.
Disbiosis oral: el motor de la enfermedad
El concepto de disbiosis es la llave para entender cómo el biofilm que es habitualmente inofensivo termina volviéndose patógeno.
No se trata simplemente de que haya bacterias, sino de un cambio drástico en su proporción y en su actividad metabólica.
Cuando el entorno se altera por una dieta rica en carbohidratos, una higiene deficiente o una respuesta inmune alterada, las especies acidogénicas y proteolíticas ganan terreno. Estas desplazan a las bacterias beneficiosas y perpetúan un círculo vicioso de inflamación y destrucción de los tejidos.
Implicaciones en la caries dental y el rol de los fenotipos acidogénicos
En la etiopatogenia de la caries, el biofilm dental funciona como una unidad metabólica capaz de procesar azúcares y generar ácidos orgánicos como subproducto.
El enfoque moderno nos enseña que no es solo la presencia de microorganismos aislados lo que importa, sino la capacidad de toda la comunidad para sobrevivir en condiciones de pH bajo.
- Producción de ácidos: la fermentación bacteriana reduce el pH dentro de la matriz del biofilm por debajo del punto crítico del esmalte.
- Aciduricidad: las bacterias que mejor se adaptan al ácido sobreviven y dominan el ecosistema, manteniendo el entorno hostil durante periodos prolongados.
- Desmineralización dinámica: el biofilm actúa como un reservorio que mantiene los ácidos en contacto directo con la superficie del diente, impidiendo que la saliva ejerza su función remineralizadora natural.
Enfermedades periodontales y periimplantarias
La evolución hacia la periodontitis marca el paso de un biofilm dental supragingival, donde predominan los grampositivos facultativos, a un nicho subgingival complejo donde imperan los anaerobios gramnegativos.
En este entorno oscuro y protegido, la biopelícula no solo resiste el flujo del fluido crevicular, sino que aprovecha sus proteínas para alimentarse, liberando enzimas y toxinas que degradan el colágeno y estimulan la reabsorción del hueso.
El desafío de las superficies de titanio
En la periimplantitis, el problema adquiere una dimensión distinta y a menudo más compleja.
La rugosidad de los pilares y las espiras de los implantes facilita una adhesión bacteriana mucho más tenaz que en el diente natural.
El biofilm que es difícil de eliminar en superficies lisas se convierte en un reto mayúsculo sobre el titanio, donde la arquitectura de la biopelícula favorece una progresión inflamatoria que suele ser más rápida y menos predecible.
Resistencia intrínseca y supervivencia bacteriana
La resistencia de estas comunidades es uno de tus mayores retos clínicos, ya que el biofilm dental puede ser hasta mil veces más tolerante a los antimicrobianos que las bacterias aisladas.
Esta protección no es solo una barrera física; intervienen células persistentes en latencia metabólica que los antibióticos, al actuar sobre la división celular, no logran eliminar.
Entender qué es el biofilm en términos de resistencia implica aceptar que la terapia química es un apoyo valioso, pero que la desorganización mecánica sigue siendo el pilar de cualquier tratamiento con éxito.
Diagnóstico avanzado y visualización en clínica
Identificar con precisión los microorganismos orales es el paso previo a cualquier tratamiento eficaz. En tu día a día, el reto no es solo detectar depósitos, sino evaluar la actividad metabólica y madurez de la estructura.
Al profundizar en qué es el biofilm dental desde el diagnóstico, transitas de la simple inspección a métodos que cuantifican el riesgo real.
Esta visión te permite tomar decisiones basadas en datos, diferenciando con claridad una colonización saludable de una disbiosis patógena.
Técnicas de revelado selectivo y cromatografía visual
El uso de reveladores de placa ha recorrido un largo camino, dejando de ser una simple herramienta pedagógica para convertirse en un aliado diagnóstico de alta precisión.
Los agentes de tinción modernos te permiten una diferenciación cromática que revela la edad y la complejidad del depósito de forma casi instantánea.
- Biofilm reciente: suele teñirse de tonos rosados o claros, lo que indica una colonización de menos de 24 horas que todavía resulta sencilla de desorganizar.
- Biofilm maduro: se manifiesta con colores azules o violáceos intensos, señalando estructuras de más de 48 horas con una matriz extracelular consolidada y un potencial patogénico mucho mayor.
- Actividad acidogénica: algunos reveladores de tres tonos identifican áreas con un pH bajo mediante un color específico, marcando directamente los puntos con mayor riesgo de desmineralización.
Nuevas tecnologías de detección y fluorescencia inducida
La tecnología digital, apoyada en el uso del escáner intraoral, ha introducido herramientas capaces de ver aquello que el ojo humano ignora bajo la luz convencional del equipo dental.
Los sistemas basados en la fluorescencia cuantitativa inducida por luz aprovechan las propiedades ópticas de las porfirinas subproductos metabólicos de ciertas bacterias anaerobias, para detectar el biofilm dental incluso en zonas de difícil acceso, como fosas, fisuras o márgenes subgingivales.
Ventajas de la detección por fluorescencia
Estos dispositivos emiten una luz de longitud de onda específica que hace que los depósitos bacterianos maduros emiten una fluorescencia roja o anaranjada.
Para ti, la principal ventaja es la capacidad de localizar nichos bacterianos en estadios muy iniciales, antes incluso de que se produzca una pérdida ósea visible en radiografías o una cavitación del esmalte.
Al integrar estas imágenes mediante un digitalizador de placas de alta resolución, obtienes un registro objetivo que permite comparar la evolución del paciente tras tus sesiones de mantenimiento.
Biomarcadores salivales y análisis microbiológico
El análisis de la saliva se ha consolidado como una herramienta de diagnóstico preventivo con un valor enorme. No se trata solo de medir cuánta saliva produce el paciente, sino de analizar su composición para entender el entorno en el que se desarrolla el biofilm dental.
- Pruebas de capacidad tampón: determinan la habilidad del paciente para neutralizar los ácidos que genera el metabolismo microbiano.
- Test de actividad enzimática: detectar enzimas como la metaloproteinasa de matriz-8 en el fluido crevicular te permite predecir la destrucción de los tejidos antes de que sea evidente en la exploración.
- PCR y secuenciación: aunque suelen reservarse para periodontitis agresivas, estas pruebas identifican con exactitud las especies dominantes, permitiéndote recetar una terapia antibiótica dirigida y mucho más responsable.
Evaluación del riesgo individualizado
Tu diagnóstico final debe integrar todos estos hallazgos para clasificar al paciente según su perfil de riesgo.
No todos los individuos reaccionan de la misma manera ante la misma carga bacteriana; por eso, resulta vital analizar el biofilm que es específico de cada boca en relación con sus factores sistémicos, su dieta y su destreza manual.
Este enfoque garantiza que la frecuencia de las citas y la intensidad de tus protocolos de desorganización se ajusten a la realidad biológica de cada persona, optimizando los resultados que logras a largo plazo.
Protocolos de control y desorganización del biofilm
El abordaje clínico de la placa bacteriana ha dejado de ser una simple limpieza profiláctica para convertirse en una verdadera terapia de gestión de ecosistemas.
Como profesional, entendemos perfectamente que la clave del éxito reside en la desorganización física de la matriz extracelular; solo rompiendo esa estructura protectora logramos exponer a los microorganismos a las defensas del huésped y a los agentes químicos.
Este enfoque parte de la premisa de que el biofilm dental es una entidad viva y dinámica que requiere una intervención constante, adaptada con mimo a la arquitectura de cada boca.
Al tratar a tus pacientes, el objetivo principal es resetear el reloj biológico de la colonización, devolviendo al entorno oral un estado de simbiosis que asegure la salud dental a largo plazo.
Desorganización mecánica profesional: el estándar de oro
Eliminar físicamente los depósitos mediante un instrumental rotatorio adecuado y preciso sigue siendo la estrategia más eficaz que tenemos para combatir el biofilm dental.
Por suerte, la tecnología actual te permite realizar este proceso de forma mínimamente invasiva, logrando una experiencia mucho más cómoda para el paciente mientras preservas la integridad del esmalte y los tejidos blandos.
- Sistemas de ultrasonidos: el uso de puntas de alta precisión con vibración controlada permite desprender el cálculo y el biofilm mineralizado reduciendo el trauma térmico.
- Aeropulidores de baja abrasividad: el empleo de polvos de eritritol o glicina ha supuesto una pequeña revolución en la higiene profesional. Estos sistemas te permiten alcanzar el biofilm que es especialmente rebelde en fosas, fisuras y áreas subgingivales, sin riesgo de dañar la superficie de los dientes ni los materiales restauradores.
- Instrumentación manual: a pesar de los avances, las curetas dentales siguen siendo tus mejores aliadas en zonas de acceso radicular complejo, donde tu tacto clínico detecta irregularidades que los sistemas mecanizados suelen pasar por alto.
Terapia química coadyuvante y control de la carga microbiana
Aunque el control mecánico representa el pilar maestro, la química dental te ofrece un apoyo valioso para retrasar la recolonización y actuar sobre las bacterias que permanecen tras la instrumentación.
Seleccionar el principio activo adecuado según el perfil de riesgo de quien se sienta en tu sillón es un paso que marca la diferencia.
Análisis de principios activos y su capacidad de penetración
La clorhexidina continúa siendo el antiséptico de referencia por su alta sustantividad, si bien su uso conviene limitarlo a periodos cortos para evitar tinciones.
Por otro lado, el cloruro de cetilpiridinio (CPC) destaca como un potente antiplaca que ayuda a degradar las toxinas liberadas por el biofilm dental, siendo una opción excelente para el mantenimiento diario prolongado.
En pacientes que buscan controlar la inflamación gingival sin efectos secundarios, los aceites esenciales ofrecen una capacidad de penetración en la matriz muy interesante.
Gestión del biofilm en ortodoncia e implantología
Los pacientes con aparatología fija o rehabilitaciones sobre implantes te presentan un desafío logístico adicional.
En estas situaciones, el biofilm que es habitualmente manejable encuentra nichos de retención mecánicos que complican la higiene convencional y favorecen la inflamación.
- Ortodoncia: el uso de cepillos interproximales e irrigadores bucales resulta vital para prevenir desmineralizaciones alrededor de los brackets.
- Mantenimiento de implantes: emplear puntas de teflón o plástico en el ultrasonido, junto a polvos específicos, evita rayar la superficie de titanio. Una superficie lisa es tu mejor garantía para impedir una nueva adhesión bacteriana agresiva.
Educación y empoderamiento del paciente
Ningún tratamiento en gabinete será plenamente efectivo si no consigues que el paciente se convierta en tu mejor aliado en casa.
Explicar con cercanía y rigor qué es el biofilm dental y cómo se regenera cada día fomenta una adherencia al tratamiento mucho más sólida.
Recomendar técnicas de cepillado personalizadas y reforzar positivamente sus logros en cada visita son, probablemente, las herramientas más potentes de las que dispones para que los resultados de tu trabajo perduren en el tiempo.
Conclusión: el cambio de paradigma hacia la gestión del ecosistema
La microbiología oral moderna ha redefinido nuestra forma de entender la salud. Ya no basta con limpiezas superficiales; el éxito clínico reside en tu capacidad para gestionar el ecosistema bucal de forma inteligente.
Comprender a fondo qué es el biofilm dental te permite evolucionar de un ataque indiscriminado contra las bacterias hacia una estrategia de equilibrio y control preventivo.
Como especialistas en suministros dentales, en Suministros Anton vemos cómo este cambio de paradigma logra resultados superiores y una conexión más sólida con el paciente
Importancia de entender qué es el biofilm para el éxito clínico
La clave para evitar que las patologías más comunes vuelvan a aparecer reside en la desorganización periódica y efectiva de las biopelículas.
Cuando dominas el concepto de biofilm que es, en esencia, una estructura viva, dinámica y extremadamente resistente, dejas de ver la higiene como un procedimiento secundario para situar en el corazón de tu protocolo terapéutico.
- Longevidad de los tratamientos: la estabilidad de las rehabilitaciones sobre implantes y la integridad de las restauraciones dependen directamente de cómo gestiones la carga bacteriana a largo plazo.
- Prevención personalizada: identificar el grado de madurez del biofilm dental te permite ajustar la frecuencia de las visitas de mantenimiento según las necesidades biológicas reales de cada persona.
- Salud sistémica: la conexión entre la disbiosis oral y patologías generales es cada vez más clara, lo que refuerza tu papel como promotor de la salud integral y no solo dental.
Responsabilidad compartida y educación del paciente
Para que tus resultados perduren, es vital que el paciente asuma el protagonismo de su salud.
Explicar con cercanía qué es el biofilm dental le ayuda a comprender por qué el cepillado básico a veces no es suficiente y por qué debe seguir tus pautas de higiene interproximal.
Tu labor divulgativa, apoyada en el diagnóstico visual, es el motor que impulsa tu compromiso real una vez sale de la clínica.
El compromiso de Suministros Antón con la odontología avanzada
Nuestro compromiso es caminar a tu lado hacia la excelencia clínica. Ofrecerte acceso a las últimas tecnologías en diagnóstico por fluorescencia, aeropulidores de vanguardia y antisépticos con una sustantividad superior es solo una parte de lo que hacemos.
Nuestra verdadera meta es facilitarte que puedas aplicar estos conocimientos de última generación de forma sencilla, eficiente y humana.
Al final del día, gestionar el biofilm dental con las herramientas adecuadas no solo simplifica tu trabajo diario sino que garantiza que cada persona reciba ese cuidado de alta precisión que define a la odontología del futuro.